01从抽搐到“锁喉”:一次定位,一次切除
40多岁的邱师傅,深夜熟睡时突然口角抽搐、四肢强直,被紧急送往医院。颅脑CT提示右侧颞叶有一枚“芝麻粒”大小的占位,磁共振增强后轮廓更清晰,却仍只有11 mm×10 mm。对职业司机而言,癫痫随时可能让方向盘失控,手术刻不容缓。
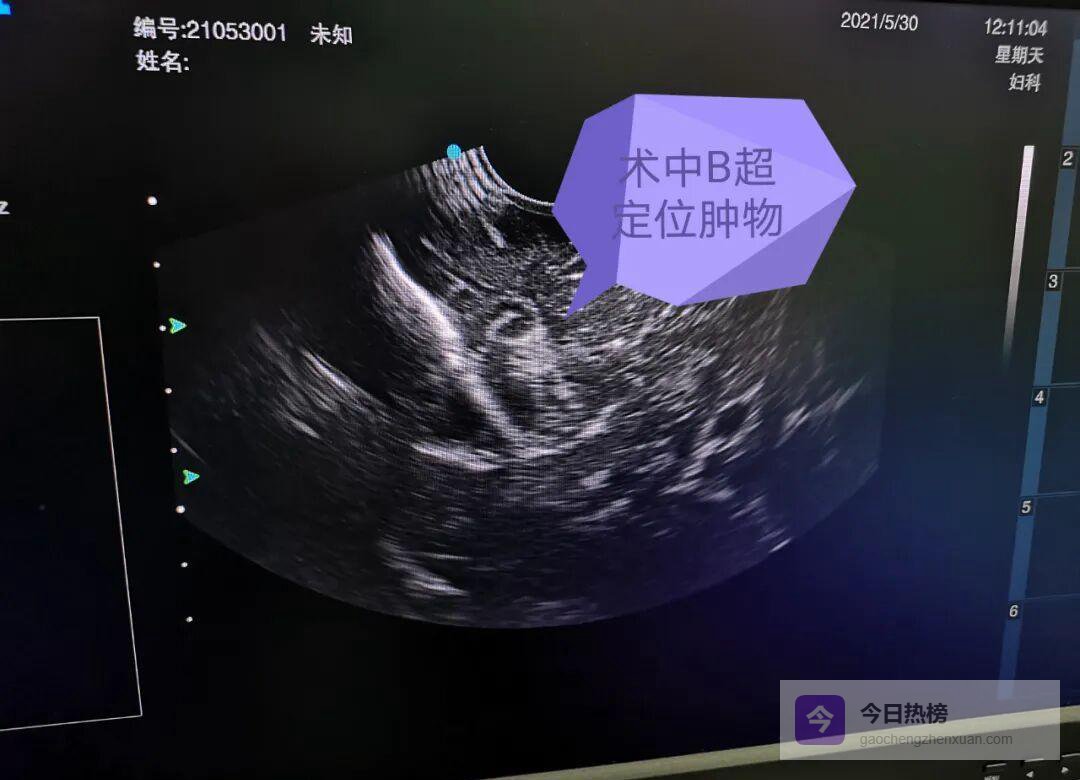
术中超声定位
02术前争议:瘤体太小,怎么“找得到”?
影像科与神经外科团队反复会诊,倾向“海绵状血管瘤合并动静脉畸形”。问题在于:病灶不足黄豆大,显微镜下肉眼难辨,若盲目分离,极易伤及周边功能区血管,导致偏瘫、失语甚至长期昏迷。传统术式要么“宁可多切”,要么“宁可不切”,两者都是高风险赌局。
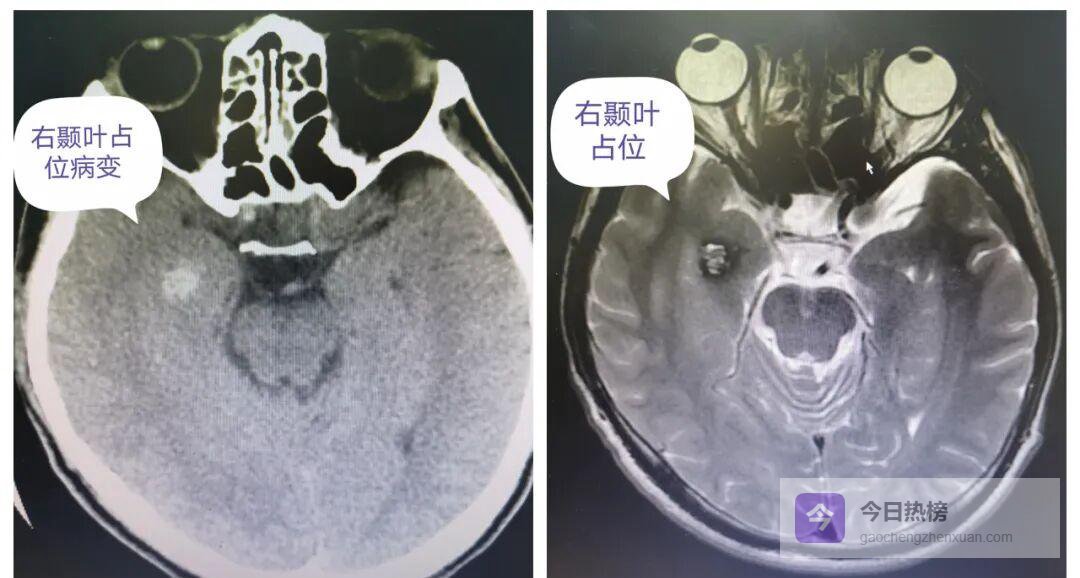
患者术前CT及磁共振影像
03100%精准的“透视眼”:术中B超登场
经过国内外文献检索与多学科论证,团队决定启用术中B超实时扫描。该设备把探头插入脑沟裂,利用高频声波穿透颅骨,对病灶进行三维立体定位。5月29日,在患者及家属充分知情同意后,手术按计划推进。
◆ 侧裂“抽丝剥茧”,瘤体现形显微镜下先分离外侧裂,脑组织牵拉显露大致轮廓;B超探头贴近颞叶中回,屏幕瞬间出现高回声团块,边缘呈“桑葚样”小血管网——这正是海绵状血管瘤合并动静脉畸形的典型超声特征。沿畸形血管蒂部电凝、钝性分离,像抽丝剥茧般完整取出病灶,全程出血不足5 ml。
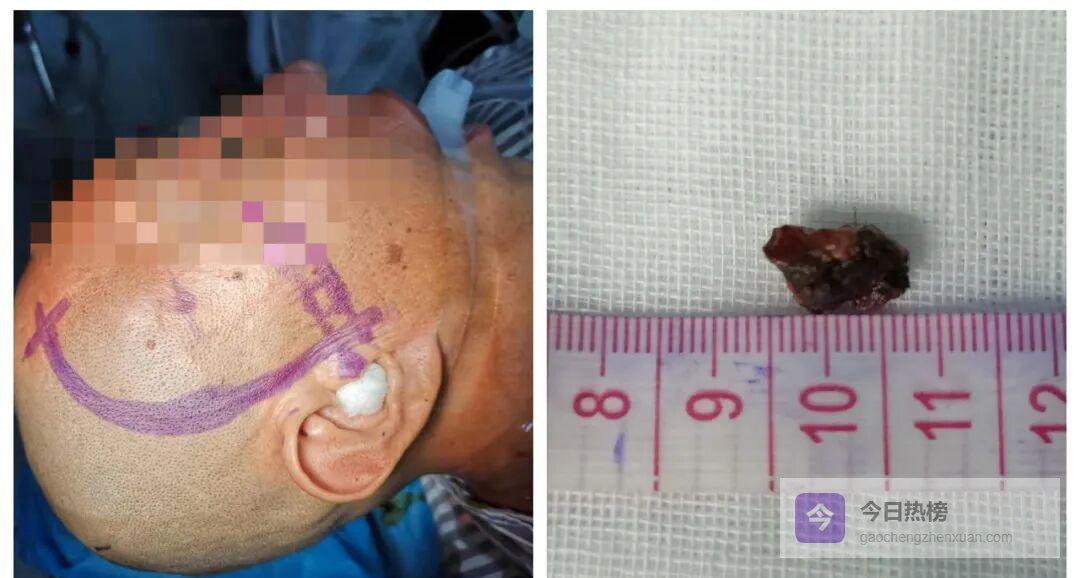
切口设计及肿瘤大小
04术后48小时:患者清醒,言语流利
术后复查MRI,病灶已“归零”。患者无新发神经功能障碍,术后第二天即可下床活动,目前正按计划接受康复训练。神经外科一区统计显示:采用术中B超后,同类病灶切除时间缩短约30%,副损伤率降至1%以下。
05B超的“六脉神剑”:神经外科新标配
除了定位,术中B超还有五大隐藏技能:
脑功能区皮层下肿瘤切除——实时显示语言、运动区边界;
脑部深部微小病变切除——直径<5 mm病灶也能“看得见”;
脑室穿刺——避开血管弯道,减少脑室出血;
脑出血术中定位血肿——比传统触摸法更精准;
脑外伤急性脑膨出原因查找——快速锁定出血点;
脓肿定位穿刺——引导一次性置管引流,减少反复穿刺。
随着设备迭代与操作规范建立,术中B超已成为神经外科“精准医疗”的里程碑式技术,让“小病灶、大风险”成为过去式。
原创文章,作者:林诗雨,如若转载,请注明出处:http://m.gaochengzhenxuan.com/news/20239.html

